هرآنچه که باید درباره سکته مغزی بدانید!

طبق گفتهی مرکز کنترل و پیشگیری بیماریها (CDC) ، سکته پنجمین عامل مرگ و میر در ایالات متحده میباشد. طبق منابع موثق هر ساله، بیش از 795000 نفر از مردم ایالات متحده دچار سکته میشوند.
سکته هنگامی اتفاق میافتد که یک رگ خونی در مغز پاره شده و به خونریزی بیافتد یا یک عامل انسداد در ذخیرهی خونی مغز وجود داشته باشد. پارگی و انسداد مانع از رسیدن خون و اکسیژن به بافتهای مغز میشوند. بدون اکسیژن، سلولها و بافتهای مغزی آسیب دیده و ظرف مدت چند دقیقه از بین میروند. برای کسب اطلاعات دربارهی اینکه سکته چه تأثیراتی روی بدن میگذارد، با ما همراه باشید.
از بین رفتن جریان خون در مغز به بافتهای داخل مغز آسیب میرساند. علائم سکته در بخشهایی از بدن نشان داده میشود که تحت کنترل مناطق آسیبدیدهی مغز هستند.
هر چه فرد سریعتر متوجه سکته شود، بهتر میتواند پیامدهای ناشی از آن را کنترل کند. به همین دلیل، لازم است تا علائم سکته را بشناسید تا بتوانید به سرعت اقدام کنید. علائم سکته شامل موارد زیر میشوند:
- فلج ناشی از ضایعهی عصبی
- وجود ضعف یا بیحسی در بازوها، صورت و پاها بهخصوص در یک قسمت از بدن
- دشواری در صحبت کردن یا درک کلمات
- گیجی
- بیان کلمات نامفهوم
- بروز مشکل در بینایی، از قبیل ایجاد مشکل در دیدن اشیاء در یک یا هر دو چشم همراه با تاری دید یا سیاهی رفتن چشمها یا دوبینی
- بروز مشکل در راه رفتن
- از دست دادن تعادل یا هماهنگی
- سرگیجه
- سردرد شدید و ناگهانی بی دلیل
سکته نیاز به توجه و مراقبت پزشکی فوری دارد. اگر فکر میکنید که خودتان یا فرد دیگری مبتلا به سکته شده، بلافاصله با اورژانس تماس بگیرید. درمان سریع برای پیشگیری از پیامدهای زیر بسیار مهم است:
- آسیب به مغز
- ناتوانی و معلولیت بلندمدت
- مرگ
هنگام مواجهه با سکته، به جای تأسف و نگرانی بهتر است که اقدام درست را انجام دهید، پس نترسید و در صورت تشخیص علائم سکته با اورژانس تماس بگیرید. سریع عمل کنید و راههای تشخیص علائم سکته را یاد بگیرید.
طبق گزارش منابع موثق، سکته چهارمین عامل مرگ و میر زنان در ایالات متحده میباشد. زنان بیش از مردان در طول زندگیشان در معرض ریسک سکته قرار دارند. در حالی که برخی علائم سکته در زنان و مردان یکی هستند، اما برخی از آنها در زنان شایعتر میباشند.

علائم سکتهای که در اغلب اوقات در زنان اتفاق میافتند عبارتند از:
- تهوع یا استفراغ
- درد
- توهم
- ضعف کلی
- دشواری در تنفس یا نفس نفس زدن
- ضعف یا بیحالی و یا از دست دادن هوشیاری
- حملهی ناگهانی
- گیجی، از دست دادن ارتباط عادی با محیط به خصوص ناتوانی در فهم زمان، مکان و افراد یا عدم واکنش و پاسخگویی به محیط
- تغییرات رفتاری ناگهانی به خصوص افزایش بیقراری
زنان نسبت به مردان بیشتر به خاطر سکته فوت میکنند، بنابراین لازم است هر چه سریعتر سکته در فرد تشخیص داده شود. در تشخیص علائم سکته در زنان باید مطالب بیشتری یاد بگیرید.
علائم سکته مغزی در مردان
طبق گزارش منابع موثق، سکته پنجمین عامل مرگ و میر در مردان است. مردان به نسبت زنان بیشتر در سنین جوانی دچار سکته میشوند، اما طبق گفتهی همین منابع - مؤسسات ملی بهداشت و درمان، آنها کمتر به خاطر سکته فوت میکنند. مردان و زنان میتوانند علائم و نشانههای یکسانی در سکته داشته باشند (به قسمتهای بالا توجه کنید). به هر حال برخی علائم سکته ممکن است بیشتر در مردان اتفاق بیفتد. این علائم عبارتند از:
- افتادگی یک طرف صورت یا لبخند نامتوازن
- گفتن کلمات نامفهوم، دشواری در حرف زدن و مشکل در درک صحبت و گفتار دیگران
- ضعف عضلانی یا ضعف دستها در یک طرف از بدن
در حالی که برخی از علائم ممکن است بین مردان و زنان متفاوت باشد، اما لازم است تا در هر دوی آنها علائم سکته هر چه سریعتر شناسایی شود و به بیمار مورد نظر کمکرسانی انجام گیرد. پس لازم است تا مطالب بیشتری دربارهی علائم سکته در مردان یاد بگیرید.
انواع سکته مغزی
سکتهها در سه دستهی اصلی قرار میگیرند: حملهی ایسکمی گذرا (TIA) ، سکتهی ایسکمیک و سکتهی هموراژیک (خونریزی مغزی). این دستهبندیها در مراحل بعدی به انواع دیگری از سکتهها تقسیمبندی میشوند که شامل موارد زیر هستند:
- سکتهی آمبولیک
- سکتهی ترومبوتیک
- سکتهی درونمغزی
- سکتهی زیر عنکبوتیه
نوع سکتهای که در فرد اتفاق میافتد روی درمان و فرایند ریکاوری تأثیر دارد. در این زمینه باید مطالب بیشتری دربارهی انواع مختلف سکته بخوانید.
سکتهی هموراژیک
سکتهی هموراژیک هنگامی اتفاق میافتد که سرخرگ مغزی پاره شود یا از آن خون ترشح شود. خون ترشح شده از سرخرگ، فشار بیش از حدی را به جمجمه وارد کرده و به طبع آن مغز متورم میشود و به بافتها و سلولهای مغزی آسیب میرسد.
 - Copy 1.jpg)
دو نوع سکتههای هموراژیک عبارتند از درون مغزی و زیر عنکبوتیه. سکتهی هموراژیک درون مغزی متعارفترین نوع سکتهی هموراژیک است که هنگامی اتفاق میافتد که بعد از پاره شدن سرخرگ، مغز با خون پر شود. سکتهی هموراژیک زیر عنکبوتیه، کمتر متعارف است. این نوع سکته باعث خونریزی در نواحی بین مغز و بافتهایی میشود که آن را پوشش دادهاند.
طبق گزارش انجمن قلب آمریکا، حدود 13 درصد سکتهها هموراژیک هستند. نکات بیشتر دربارهی علل سکتهی هموراژیک و همچنین درمان و پیشگیری از آن را در این بخش یاد خواهید گرفت.
سکتهی آمبولیک
سکتهی آمبولیک یکی از دو نوع سکتهی ایسکمیک است. این سکته هنگامی اتفاق میافتد که لختهی خونی در بخش دیگری از بدن تشکیل شود- که در اغلب اوقات در قلب یا سرخرگ قسمت بالای قفسهی سینه و گردن است- و از طریق جریان خون وارد مغز میشود. لخته به سرخرگهای مغز میچسبد و در آنجا جریان خون متوقف شده و باعث سکته میشود.
سکتهی آمبولیک ممکن است در نتیجهی شرایط قلبی اتفاق بیافتد. فیبریلاسیون دهلیزی که نوع متعارفی از ضربان قلب نامنظم است، میتواند باعث ایجاد لختههای خونی در قلب شود. این لختهها ممکن است از طریق جریان خون بیرون آمده و وارد مغز شوند. لازم است تا مطالب بیشتری بخوانید و ببینید که چگونه سکتههای آمبولیک اتفاق میافتند و چه نشانههایی را به وجود میآورند.
حملهی ایسکمی گذرا (TIA)
در اغلب اوقات حملهی ایسکمی گذرا تحت عنوان TIA یا سکتهی ناقص نامیده میشود که هنگامی اتفاقی میافتد که جریان خون در مغز به طور گذرا متوقف شود. علائم آن مشابه با نشانههای یک سکتهی کامل است که معمولا به صورت گذرا بوده و بعد از چند دقیقه یا چند ساعت از بین میروند.
معمولا TIA به خاطر لختهی خونی به وجود میآید. TIA به عنوان هشدار برای وقوع سکته در آینده عمل میکند، بنابراین نباید از آن به سادگی رد شد. درمان آن با درمان سکتهی اصلی یکسان است و باید با اورژانس تماس بگیرید.
طبق گزارشات موثق CDC، بیش از یک سوم افراد TIA را تجربه کرده و در صورتی که درمانهای مقتضی صورت نگیرد ظرف مدت یک سال مبتلا به سکتهی اصلی میشوند. طبق گزارش منابع موثق، حداکثر 10 تا 15 درصد افرادی که TIA را تجربه کردهاند ظرف مدت سه ماه دچار سکتهی اصلی میشوند. در اینجا باید بدانیم که TIA چگونه است و چگونه میتوان از بروز سکتههای جدیتر در آینده پیشگیری کرد.
سکتهی ایسکمیک
در طول سکتهی ایسکمیک، سرخرگهایی که خون را به مغز میبرند، نازک شده یا مسدود میشوند. این انسداد از طریق لختههای خونی یا جریان خونی به شدت کاهشیافته به وجود میآید. این شرایط به خاطر بروز پلاکهایی ناشی از تصلب شرائین (نام یک بیماری در رگ ها که با رسوب لیپید و کلسترول کم چگال بر روی دیواره داخلی سرخ رگ های با قطر متوسط و بزرگ، مشخص می گردد) و انسداد رگهای خونی اتفاق میافتند. در تصویر زیر تفاوت دو نوع سکته مغزی هموراژیک و ایسکمیک را بهتر متوجه خواهید شد.
.jpg)
دو نوع از متعارفترین سکتههای ایسکمی، از نوع ترومبوتیک و آمبولیک هستند. سکتهی ترومبوتیک هنگامی اتفاق میافتد که در یکی از سرخرگهایی که خون را به مغز میبرند، لختهی خونی به وجود میاید. لخته از طریق جریان خون عبور کرده و در آن قرار میگیرد یا در بخش دیگری از بدن، قطعات و باقیماندههای سلولی وجود داشته و وارد مغز میشوند.
طبق گزارش CDC، 87 درصد سکتهها از نوع ایسکمیک هستند. بررسی کنید و ببینید که چرا سکتههای ایسکمیک اتفاق میافتند.
چه عواملی باعث بروز سکته میشوند؟
دلیل بروز یک سکته به نوع آن بستگی دارد. سه نوع اصلی سکته عبارتند از: حملهی ایسکمی گذرا (TIA)، سکتهی ایسکمی و سکتهی هموراژیک.
TIA به خاطر انسداد موقتی سرخرگ به وجود میآید که روی مغز هم تأثیر دارد. انسداد ایجاد شده که معمولا به خاطر یک لختهی خونی است، خون را از به گردش درآوردن در بخشهای خاص مغز متوقف میکند. معمولا TIA بین چند دقیقه تا حداکثر چند ساعت به طول میانجامد و بعد از آن عامل انسداد و گرفتگی حرکت کرده و جریان خون به حالت اول خود بازگردانده میشود.
مشابه TIA، سکتهی ایسکمیک به خاطر انسداد در سرخرگی به وجود آمده که به مغز منتهی میشود. این انسداد ممکن است لختهی خونی باشد یا به خاطر تصلب شرائین (اسکلروز) به وجود بیاید. با وجود این شرایط، پلاک (ماده چربی) روی دیوارهی رگهای خونی تشکیل میشود. بخشی از پلاک میتواند جدا شده و در سرخرگ قرار بگیرد و باعث انسداد جریان خون و بروز سکتهی ایسکمیک شود. از طرفی دیگر سکتهی هموراژیک به خاطر نشت در رگهای خونی یا ترکیدن آنها به وجود میآید. خون به بافتهای مغزی نفوذ کرده و باعث ایجاد فشار و آسیب به سلولهای مغزی میشود.
دو دلیل احتمالی برای سکتهی هموراژیک وجود دارد. آنوریسم (قسمت ضعیفشدهی متورم رگهای خونی) میتواند از طریق فشار خون بالا به وجود بیاید و در نهایت منجر به ترکیدن رگهای خونی شود. موضوعی که کمتر متعارف است، شرایطی است که تحت عنوان بدشکلی شریانی وریدی نامیده میشود که در آن یک ارتباط ناهنجار بین رگها و سرخرگها وجود داشته و میتواند منجر به خونریزی در مغز شود. دربارهی بررسی علل انواع مختلف سکته همچنان همراه باشید.
فاکتورهای ریسک برای سکته مغزی
فاکتورهای ریسک خاصی باعث میشوند که بیشتر در معرض سکته قرار بگیرید. طبق گفته منابع موثق- مؤسسهی ملی قلب، ریه و خون، هر چقدر فاکتورهای ریسک بیشتری داشته باشید، به احتمال بیشتری دچار سکته میشوید. فاکتورهای ریسک برای سکته عبارتند از:
رژیم غذایی
یک رژیم ناسالم غذایی میتواند باعث افزایش ریسک سکته در فرد شود، رژیم غذاییای که تا حد زیادی شامل موارد زیر باشد:
- نمک
- چربیهای اشباعشده
- چربیهای ترانس
- کلسترول
بیتحرکی
بیتحرکی یا عدم تحرک میتواند باعث افزایش ریسک ابتلا به سکته شود.
تمرینات ورزشی منظم فواید متعددی برای سلامتی دارند. CDC توصیه میکند که افراد حداقل دو ساعت و نیم در هر هفته را صرف تمرینات هوازی کنند. این تمرینات میتواند یک پیادهروی ساده در هفته باشند.
مصرف الکل
اگر به مقدار زیاد الکل مصرف کنید، ریسک بروز سکته در شما بیشتر میشود. مصرف الکل باید در حد اعتدال باشد. این بدان معناست که خانمها نباید در هر روز بیش از یک بار الکل مصرف کنند و میزان آن برای آقایان نباید بیشتر از دو بار باشد. مصرف بیشتر ممکن است باعث افزایش فشار خون و همچنین سطح تریگلیسرید شود که این عوامل می توانند باعث بروز تصلب شرائین شوند.
مصرف دخانیات
استفاده از دخانیات به هر شکلی باعث افزایش ریسک سکته میشود، زیرا مصرف آن به رگهای خونی و قلب آسیب میزند. در نتیجه هنگام سیگار کشیدن، احتمال بروز سکته افزایش خواهد یافت، زیرا فشار خون هنگام استفاده از نیکوتین بیشتر میشود.

سوابق فردی
فاکتورهای ریسک فردی خاصی برای سکته وجود دارند که نمیتوان آنها را کنترل کرد. ریسک سکته میتواند با عوامل زیر مرتبط باشد:
- سابقهی خانوادگی. ریسک سکته در برخی خانوادهها بالاتر است، که دلیل آن مشکلات ژنتیکی مثل فشار خون بالا میباشد.
- جنسیت. طبق گزارش CDCT، در حالی که زنان و مردان میتوانند دچار سکته شوند، اما در همهی گروههای سنی، احتمال بروز آن در زنان بیش از مردان میباشد.
- سن. هر چقدر که سنتان بالاتر باشد، احتمال اینکه بیشتر به سکته مبتلا شوید بالاتر خواهد بود.
- نژاد و قومیت. آمریکاییهای آسیایی تبار، قفقازیها و هیسپانیکها کمتر از آمریکاییهای آفریقایی تبار، افراد بومی آلاسکا و هندیهای آمریکایی دچار سکته میشوند.
سوابق پزشکی
شرایط پزشکی خاصی با ریسک سکته مرتبط هستند. این شرایط عبارتند از:
- بروز سکته در گذشته یا TIA
- فشار خون بالا
- کلسترول بالا
- اختلالات قلبی از قبیل بیماریهای سرخرگ کرونری
- نارسایی دریچهی قلبی
- بزرگ شدن دریچهی قلب و ضربان قلب نامنظم
- بیماری سلول داسی شکل
- دیابت
به منظور یافتن فاکتورهای ریسک سکته، با پزشک خود مشورت کنید. در عین حال، بررسی کنید که برای پایین آوردن ریسک سکته چه کارهای دیگری میتوانید انجام دهید.
تشخیص سکته مغزی چگونه انجام میشود؟
پزشک، از شما و اعضای خانوادهتان دربارهی علائم سکته و کارهایی که در حین بروز آن انجام دادهاید، سؤالاتی خواهد پرسید. آنها به سابقهی پزشکی شما توجه خواهند کرد تا فاکتورهای ریسک سکته را پیدا کنند. همچنین کارهای زیر را انجام خواهند داد:
- از شما میپرسند که چه دارویی مصرف میکنید
- فشار خون شما را اندازهگیری میکنند
- به ضربان قلبتان گوش میدهند
همچنین از شما یک معاینهی فیزیکی به عمل خواهد آمد و در طول آن پزشک موارد زیر را بررسی خواهد کرد:
- تعادل
- هماهنگی
- ضعف
- بیحسی در دستها، صورت یا پاها
- علائم سرگیجه و گیجی
- مشکلات بینایی
بعد از آن پزشک به شما خواهد گفت که آزمایشات خاصی را انجام دهید. برای کمک به تشخیص سکته، آزمایشات متنوعی استفاده میشوند. این تستها میتوانند به پزشکان در تعیین موارد زیر کمک کنند:
- اگر دچار سکته شده باشید
- اینکه چه عواملی باعث بروز آن شده
- چه بخشهایی از مغز تحت تأثیر قرار گرفته
- اینکه آیا در مغز دچار خونریزی شدهاید یا خیر
این آزمایشات میتوانند مشخص کنند که آیا علائم به وجود آمده به خاطر چیزهای دیگر ایجاده شدهاند یا خیر.
آزمایشات برای تشخیص سکته
ممکن است آزمایشات مختلفی انجام دهید تا به پزشک خود کمک کنید که بررسی کند که آیا دچار سکته شدهاید یا خیر، یا شرایط دیگر را در شما مشخص کند. این آزمایشات عبارتند از:
آزمایش خون
پزشک ممکن است چندین بار از شما آزمایش خون بخواهد. آزمایش خون میتواند موارد زیر را تعیین کند:
- سطح قند خون
- اینکه مبتلا به عفونت شدهاید یا خیر
- سطح پلاکت خون
- اینکه خون شما با چه سرعتی لخته میشود
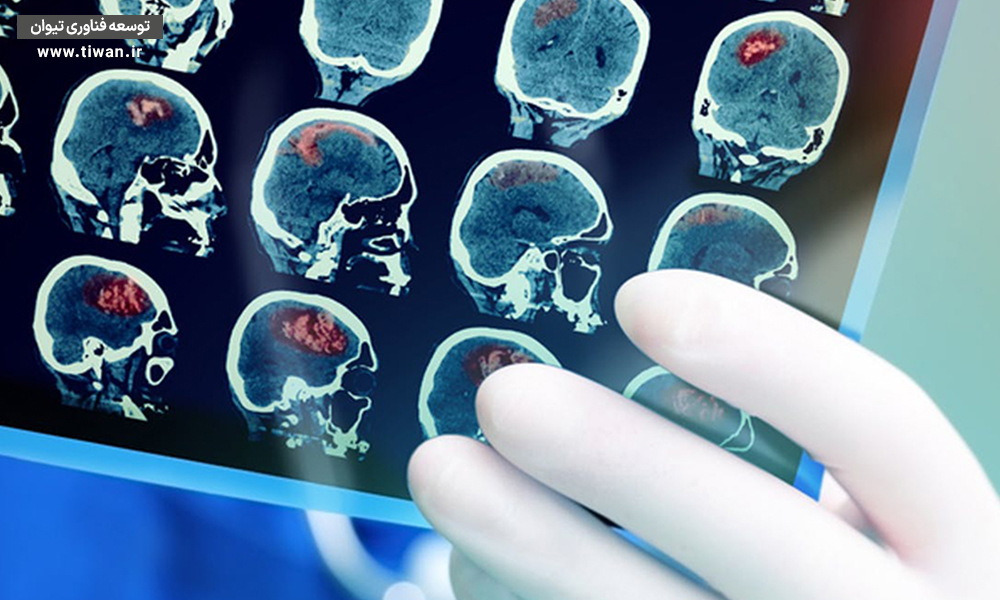
MRI و سی تی اسکن
ممکن است از شما اسکن تصویربرداری رزونانس مغناطیسی (MRI) و یا توموگرافی کامپیوتری (CT) گرفته شود. MRI به پزشک کمک خواهد کرد تا بررسی کند که آیا بافتها یا سلولهای مغزی دچار آسیبدیدگی شدهاند یا خیر. سی تی اسکن تصویر شفاف و دقیقی از مغز را ارائه خواهد داد که در آن وجود هرگونه خونریزی یا آسیبدیدگی در مغز نشان داده میشود. همچنین ممکن است در آن دیگر شرایط مغزی که باعث بروز چنین علائمی شده، نشان داده شوند.
EKG
پزشک ممکن است دستور الکتروکاردیوگرام (EKG) دهد. این آزمایش ساده، فعالیت الکتریکی در قلب را ثبت کرده و ریتم آن را سنجیده و گزارش میدهد که تا چه حد سریع میزند. همچنین EKG میتواند وجود هر گونه شرایط قلبیای را نشان دهد که ممکن است باعث بروز سکته شود که از نمونههای آن میتوان به حملههای قلبی قبلی یا فیبریلاسیون دهلیزی اشاره کرد.
آنژیوگرام مغزی
تست دیگری که ممکن است پزشک برای شناسایی سکته دستور دهد، آنژیوگرام مغزی است. در این تست، نمای دقیقی از سرخرگهای موجود در گردن و مغز نشان داده میشود. این تست میتواند نشان دهندهی انسداد یا لختههایی باشد که ممکن است باعث بروز علائمی شوند.
آلتراسوند کاروتید
آلتراسوند کاروتید که تحت عنوان اسکن داپلر کاروتید نامیده میشود، میتواند نشاندهندهی ذخایر چربی (پلاک) در سرخرگهای کاروتیدی بدن باشد، که این سرخرگها خون را در صورت، گردن و مغز ذخیره میکنند. همچنین این آلتراسوند میتواند نشاندهندهی این باشد که آیا سرخرگهای کاروتیدی یک بیمار نازک یا مسدود شده اند یا خیر.
اکوکاردیوگرام
اکوکاردیوگرام میتواند منابع لختگی در قلب را پیدا کند. این لختهها ممکن است به مغز رفته و باعث سکته شوند.
آیا سکته مغزی درمان دارد؟
ارزیابی پزشکی درست و درمان فوری برای بهبودی شرایط ناشی از سکته ضروری هستند. طبق گفتهی انجمن قلب آمریکا، هر چه که زمان از دست برود، به همان اندازه مغز از دست رفته است. پس به محض اینکه متوجه بروز سکته در خود یا اطرافیانتان شدید با اورژانس تماس بگیرید.
درمان سکته به نوع آن بستگی دارد:
سکتهی ایسکمیک و TIA
این نوع سکتهها معمولا به خاطر لختهی خون یا انسداد در مغز به وجود میآیند. به همین دلیل، آنها با روشهای مشابهی درمان میشوند که عبارتند از:
- داروهای ضد پلاکت و ضد انعقاد خون
در اغلب اوقات اولین عامل دفاع در مقابل آسیبدیدگی ناشی از سکته، داروی آسپرینی است که بدون تجویز پزشک هم در داروخانهها موجود میباشد. داروهای ضد انعقاد و ضد پلاکت خون بهتر است ظرف مدت 24 تا 48 ساعت بعد از شروع علائم سکته مصرف شوند.
- داروهای از بین برندهی لختههای خونی
داروهای ترومبولیتیک لختهی خون میتوانند لختههای خون را در سرخرگهای مغزی از بین ببرند و باعث توقف سکته و کاهش آسیب به مغز شوند.
یکی از این داروها، فعالکنندهی پلاسمینوژن بافتی (tPA) یا Alteplase IV r-tPA میباشد، که این دارو به عنوان استاندارد طلایی در درمان سکتهی ایسکمیک مورد توجه قرار گرفته است. ساز و کار آن از طریق حل سریع لختههای خونی است، به خصوص اگر ظرف مدت 3 تا 5/4 ساعت اولیه بعد از شروع علائم سکته به بیمار داده شود. افرادی که tPA را به صورت تزریقی دریافت میکنند، با احتمال بیشتری از سکته جان سالم به در میبرند و کمتر در معرض ناتوانیهای درازمدت ناشی از سکته قرار میگیرند.
در طول این فرایند، پزشک یک کاتتر را در یک رگ خونی بزرگ در سرتان قرار میدهد. بعد از آن، پزشکان میتوانند از یک ابزار برای بیرون کشیدن لختهی خونی در رگ استفاده کنند. این جراحی در صورتی بیشترین موفقیت را خواهد داشت که ظرف مدت 6 تا 24 ساعت بعد از شروع سکته انجام شود.
اگر پزشک بتواند مکانی را پیدا کند که در آن دیوارههای سرخرگ ضعیف شده باشند، آنها میتوانند فرایندی را جهت پر کردن سرخرگهای نازک انجام دهند و در دیوارههای سرخرگ، استنتی قرار دهند.
در موارد نادری که درمانهای دیگر تأثیر چندانی ندارد، پزشک ممکن است جراحی انجام دهد تا لخته و پلاکهای خونی را از سرخرگهایتان بردارد. این کار ممکن است با یک کاتتر انجام شود، در صورتی که لخته تا حد قابل توجهی بزرگ باشد، پزشک ممکن است سرخرگ را باز کند تا انسداد را برطرف کند.
سکتهی هموراژیک
سکتههایی که از طریق خونریزی یا نشتی خون در مغز به وجود میآیند، به راهکارهای درمانی مختلفی نیاز دارند. درمانهای لازم برای سکتهی هموراژیک عبارتند از:
برخلاف سکتهی ایسکمیک، اگر دچار سکتهی هموراژیک شده باشید، هدف درمانی لخته کردن خونتان میباشد. بنابراین ممکن است به شما داروهایی داده شود تا با هر عامل رقیقکنندهی خون مقابله کند. ممکن است به شما دارویی تجویز شود که بتواند فشار خون را کاهش دهد و فشار موجود در مغزتان را پایین بیاورد و از انقباض رگهای خونی و تشنج و حملهی ناگهانی پیشگیری کند.
در طول این فرایند، پزشک لولهی بلندی را در ناحیهی خونریزی یا رگهای خونی ضعیفشده هدایت میکند. بعد از آن، پزشک میتواند یک ابزار شبیه به کلافی را در ناحیهای قرار دهد که در آن دیوارهی سرخرگ ضعیف باشد. این کار جریان خون در ناحیه را مسدود کرده و باعث کاهش خونریزی میشود.
در طول آزمایشات تصویربرداری، پزشک ممکن است آنوریسمی را پیدا کند که هنوز شروع به خونریزی نکرده یا متوقف شده است. به منظور پیشگیری از خونریزیهای بعدی، جراح ممکن است کلمپ نازکی را در مبدأ آنوریسم قرار دهد. این کلمپ باعث قطع کردن منبع خونی شده و از پارگی احتمالی رگهای خونی یا خونریزی جدید پیشگیری میکند.
اگر پزشک ببیند که آنوریسم زیاد است، ممکن است برای برداشتن آن و پیشگیری از خونریزیهای بعدی، متوصل به جراحی شود. همچنین شاید لازم باشد که برای کم کردن فشار روی مغز بعد از سکتههای شدید، کرانیوتومی انجام شود.
علاوه بر درمان اورژانسی، کادر بهداشت و درمان روشهایی را برای پیشگیری از سکتههای بعدی توصیه میکنند. برای آگاهی از مطالبی دربارهی درمان سکته و روشهای پیشگیری از آن، روی این قسمت کلیک کنید.
داروهای سکته مغزی
چندین دارو برای درمان سکته استفاده میشوند. نوع داروی تجویزی پزشک تا حد زیادی به نوع سکته بستگی دارد. هدف از برخی از داروها پیشگیری از سکتهی دوم است، در حالی که هدف از داروهای دیگر ممکن است پیشگیری از سکته و وقوع آن در جایگاه اول باشد.
متعارفترین داروهای سکته عبارتند از:
فعال کنندهی بافتی پلاسمینوژن (tPA)
این داروی اورژانسی میتواند در طول سکته استفاده شود تا لختهی خونیای که باعث سکته میشود را از بین ببرد. این دارو، تنها موردی است که در حال حاضر در دسترس بوده و میتواند چنین کاری را انجام دهد، اما باید ظرف مدت 3 تا 5/4 ساعت بعد از شروع علائم سکته مصرف شود. این دارو در یک رگ خونی تزریق میشود، بنابراین دارو میتواند هر چه سریعتر شروع به کار کند و باعث کاهش ریسک عوارض ناشی از سکته شود.
داروهای ضدانعقاد
این داروها قابلیت لختهشدگی خون را کاهش میدهند. متعارفترین داروی ضدانعقاد وارفارین است (جانتوون، کومادین). این داروها میتوانند از بزرگتر شدن لختههای خونی فعلی جلوگیری کنند و به همین خاطر است که برای پیشگیری از سکته تجویز میشوند، یا بعد از سکتهی ایسکمیک یا بروز TIA تجویز میشوند.
داروهای ضدپلاکت
این داروها باعث سختتر شدن چسبیدگی پلاکتهای خونی شده و همین کار باعث جلوگیری از لختگی خون میشود. متعارفترین داروهای ضدپلاکت شامل آسپرین و کلوپیدوگرل میشوند (پلاویکس). این داروها میتوانند برای پیشگیری از سکتههای ایسکمیک مصرف شوند و به خصوص در پیشگیری از سکتهی دوم مهم هستند. اگر قبلا سکته نکردهاید، و در معرض ریسک بالایی از بیماریهای قلبی و عروقی تصلب شرائین هستید، تنها میتوانید از آسپرین به عنوان یک داروی پیشگیری استفاده کنید (بیماریهایی مثل حملهی قلبی و سکته) و بدین ترتیب ریسک خونریزی را پایین بیاورید.
استاتینها
استاتینها به پایین آوردن سطح کلسترول خون بالا کمک میکنند و طبق اعلام منابع موثق، در بین متعارفترین داروهای تجویزشده در ایالات متحده هستند. این داروها از تولید آنزیمی جلوگیری میکنند که میتواند کلسترول را به پلاک تبدیل کند- یعنی یک مادهی چسبنده و ضخیم که در دیوارههای سرخرگها به وجود آمده و میتواند باعث سکته و حملات قلبی شود. استاتینهای متعارف شامل موارد زیر میشوند: روزواستاتین (کرستور)، سیمواستاتین (ZOCOR) و آتورواستاتین (لیپیتور).
داروهای فشار خون
فشار خون بالا میتواند باعث ایجاد پلاک در سرخرگها شود. این قطعات پلاک میتواند سرخرگها را مسدود کرده و باعث سکته شوند. در نتیجه کنترل فشار خون بالا میتواند به پیشگیری از سکته کمک کند.
پزشک ممکن است یک یا چند مورد از این داروها را تجویز کند تا از سکته جلوگیری کرده یا آن را درمان کند. که این داروها به فاکتورهایی از قبیل سابقهی سلامتی و ریسک بیماری در شما بستگی دارند.
بهبودی شرایط پس از سکته مغزی
سکته عامل اصلی معلولیت بلندمدت در ایالات متحده است. به هر حال انجمن ملی سکته گزارش میدهد که 10 درصد افرادی که از سکته جان سالم به در میبرند، بعد از آن به طور تقریبا کاملی بهبودی پیدا میکنند، در حالی که 25 درصد دیگر بعد از بروز سکته با ناتوانیهای جزئی مواجه میشوند.
لازم است که هر چه سریعتر توانبخشی و ریکاوری بعد از سکته شروع شود. در حقیقت، ریکاوری سکته بهتر است که در بیمارستان آغاز شود، در آنجا، یک تیم مراقبتی میتواند شرایط شما را تثبیت کرده، تأثیرات سکته را ارزیابی و فاکتورهای اصلی را شناسایی و در نهایت درمان جهت کمک به دستیابی مجدد برخی از مهارتهای مؤثر را شروع کند.
ریکاوری سکته روی چهار بخش اصلی تأکید دارد:
گفتار درمانی
سکته میتواند باعث بروز مشکل در گفتار و زبان شود. درمانگر زبان و گفتار با شما کار خواهد کرد تا به شما کمک کند تا مجددا یاد بگیرید که چگونه حرف بزنید. یا اگر بعد از بروز سکته در ایجاد ارتباط کلامی به مشکل برخوردید آنها به شما کمک خواهند کرد تا روشهای جدید ارتباط و تعامل را پیدا کنید.
شناختدرمانی
بعد از سکته، بسیاری از افرادی که از آن جان سالم به در بردهاند، در مهارتهای استدلال و فکریشان با تغییراتی مواجه میشوند. این شرایط میتواند باعث ایجاد تغییرات در حالتهای خلق و خو و تغییرات رفتاری شود. یک کاردرمانگر میتواند به شما کمک کند تا حالتهای قبلی فکری و رفتاری خود را مجددا به دست بیاورید و واکنشهای هیجانی خود را کنترل نمایید.
یادگیری مجدد مهارتهای حسی
اگر بخشی از مغز شما که کنترلکنندهی سیگنالهای حسی است، در طول سکته تحتتأثیر قرار گیرد، ممکن است متوجه شوید که دیگر حواستان کار نمیکند یا کند شده است. این موضوع ممکن است به معنای این باشد که مواردی از قبیل دما، فشار یا درد را به خوبی حس نکنید. یک درمانگر میتواند به شما کمک کند تا شرایط خود را با این عدم احساس وفق دهید.
فیزیوتراپی
حالت عضلات و استقامت عضلانی ممکن است به خاطر سکته ضعیف شوند و ممکن است متوجه شوید که دیگر نمیتوانید بدن خود را همانند گذشته حرکت دهید. یک فیزیوتراپیست با شما کار خواهد کرد تا استقامت و تعادل قبلی خود را مجددا به دست بیاورید و روشهایی را پیدا کنید تا بتوانید به هر گونه محدودیت خود را وفق دهید.
توانبخشی ممکن است در کلینیک توانبخشی یا توسط یک پرستار باتجربه و ماهر در خانه یا به صورت تنها در منزل انجام شود. در طول یک فرایند مؤثر ریکاوری بعد از سکته، چه مواردی را میتوانید انتظار داشته باشید، در این جا به این مطالب میپردازیم.
چگونه از بروز سکته مغزی جلوگیری کنیم؟
میتوانید کارهایی را انجام دهید تا از طریق یک سبک زندگی سالم از بروز سکته جلوگیری کند. این موارد شامل معیارهای زیر میشوند:
- ترک سیگار: اگر سیگار میکشید، عدم مصرف آن در همین حالا ریسک سکته در شما را کم خواهد کرد.
- الکل را در حد اعتدال مصرف کنید: اگر بیش از حد الکل مصرف میکنید، سعی کنید که مصرف خود را کم کنید. مصرف الکل میتواند باعث افزایش فشار خون شود.
- وزن خود را پایین بیاورید: وزن خود را در سطح سالم نگه دارید. افزایش وزن یا چاقی ریسک سکته در شما را بیشتر میکند. راههای زیر به مدیریت وزن شما کمک خواهند کرد:
- از رژیمهای غذاییای استفاده کنید که سرشار از میوه و سبزیجات باشند.
- غذاهای کم کلسترول یا با چربی ترانس پایین یا چربیهای اشباعشدهی کم استفاده کنید.
- به لحاظ جسمی فعال باشید. فعالیت جسمی به کاهش فشار خون و میزان کلسترول شما و حفظ وزن سالمتان کمک خواهد کرد.

- چکاپ بروید: برای سلامتی خود ارزش قائل شوید. این بدان معناست که به طور منظم چکاپ بروید و با پزشک خود در ارتباط باشید. مطمئن شوید که برای مدیریت بهداشت و سلامت خود مراحل زیر را رعایت کردهاید:
- کلسترول و فشار خون خود را چک کنید.
- با پزشک خود دربارهی اصلاح سبک زندگیتان صحبت کنید.
- دربارهی گزینههای درمانی با پزشک خود بحث کنید.
- هرگونه مشکل قلبی که دارید را با پزشکتان در میان بگذارید.
- اگر دچار دیابت هستید، اقداماتی را جهت مدیریت آن انجام دهید.
رعایت همهی این موارد به شما کمک خواهد کرد تا با شیوهی بهتری از بروز سکته پیشگیری کنید. دربارهی چگونگی پیشگیری سکته، مطالب بیشتری بخوانید.
نکات کلیدی
اگر علائم سکته را تجربه کرده باشید، لازم است تا به دنبال درمان دارویی اورژانسی باشید. داروهای ضد لختگی میتوانند در اولین ساعات بعد از شروع علائم سکته به بیماری داده شوند و درمان اولیه یکی از مؤثرترین روشها برای کاهش ریسک عوارض بلندمدت و معلولیت ناشی از سکته میباشد.
پیشگیری، موردی امکانپذیر است، که میتواند به صورت پیشگیری از سکتهی اولیه یا سعی کردن برای پیشگیری از سکتهی دوم باشد. داروها میتوانند به کاهش ریسک لختگی خون کمک کنند زیرا همین لختههای خونی باعث بروز سکته میشوند. با پزشک خود کار کنید تا استراتژی پیشگیرانهای را پیدا کنید که برای شما مفید خواهد بود، که این استراتژیها شامل مداخلات پزشکی و تغییر در سبک زندگی میشوند.
منبع: Healthline.com